31/03/2022
Badania kliniczne stanowią fundament postępu medycyny, umożliwiając ocenę skuteczności i bezpieczeństwa nowych terapii i leków. Aby zapewnić wiarygodność i rzetelność tych badań, niezbędne są rygorystyczne procesy kontroli jakości. Wśród nich kluczową rolę odgrywają audyty. Czym dokładnie są audyty w kontekście badań klinicznych i kto je przeprowadza? Niniejszy artykuł odpowie na te pytania, wyjaśni różnice między audytami, monitoringiem i inspekcjami, a także podkreśli ich znaczenie dla całego procesu badawczego.
https://www.youtube.com/watch?v=ygUSI3ByYWt0eWtha2xpbmljem5h
Co to jest audyt w badaniach klinicznych?
Audyt w badaniach klinicznych to systematyczny i niezależny proces oceny, mający na celu ustalenie, czy działania związane z badaniem klinicznym są prowadzone zgodnie z protokołem, standardowymi procedurami postępowania (SOP), zasadami Dobrej Praktyki Klinicznej (GCP) oraz obowiązującymi przepisami prawa. Jego głównym celem jest weryfikacja jakości i integralności danych zebranych w badaniu, a także identyfikacja ewentualnych nieprawidłowości i obszarów wymagających poprawy.

Audyty są elementem bieżącej kontroli jakości w badaniach klinicznych. Podlegają im wszystkie ośrodki badawcze uczestniczące w danym badaniu. Co istotne, audyty są przeprowadzane przez Sponsora badania klinicznego lub podmioty działające na jego zlecenie, ale muszą zachować niezależność od personelu badawczego zaangażowanego bezpośrednio w prowadzenie badania.
Różnica między audytem a monitoringiem
Często pojęcia audytu i monitoringu w badaniach klinicznych są mylone, jednak pełnią one różne, choć komplementarne, funkcje w systemie kontroli jakości. Monitoring jest częścią szerszego procesu kontroli jakości i koncentruje się na bieżącym nadzorze nad prawidłowością prowadzenia badania. Monitor, działając w imieniu Sponsora, regularnie odwiedza ośrodki badawcze, aby:
- Sprawdzić, czy badanie jest prowadzone zgodnie z protokołem.
- Upewnić się, że dane są gromadzone i dokumentowane w sposób rzetelny i kompletny.
- Weryfikować zgodność z SOP i GCP.
- Identyfikować i rozwiązywać problemy na bieżąco.
Monitor pełni rolę wsparcia dla ośrodka badawczego, pomagając w zapewnieniu wysokiej jakości danych i zgodności z wymaganymi standardami. Działa on proaktywnie, aby zapobiegać problemom i korygować ewentualne nieprawidłowości w trakcie trwania badania.
Audyt natomiast jest bardziej dogłębną i niezależną oceną systemu kontroli jakości. Audytorzy analizują dokumentację badania, procedury, procesy i infrastrukturę, aby ocenić, czy systemy kontroli jakości działają skutecznie. Audyt jest zazwyczaj przeprowadzany okresowo, a nie w sposób ciągły jak monitoring. Jego celem jest potwierdzenie skuteczności monitoringu i innych działań kontroli jakości, a także identyfikacja systemowych słabości, które mogą umknąć uwadze podczas bieżącego monitoringu.
Podsumowując, monitoring jest bieżącą kontrolą i wsparciem, a audyt jest okresową, niezależną oceną systemu kontroli jakości.
Audyt a inspekcja - kluczowe różnice
Kolejnym pojęciem, które warto rozróżnić od audytu, jest inspekcja. Zarówno audyty, jak i inspekcje służą ocenie jakości badań klinicznych, jednak różnią się istotnie pod względem celu, zakresu i podmiotu przeprowadzającego.
Inspekcje w badaniach klinicznych są przeprowadzane przez właściwe organy regulacyjne, takie jak Agencje Leków (np. Europejska Agencja Leków - EMA, Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych w Polsce). Celem inspekcji jest ostateczne sprawdzenie poziomu kontroli jakości i potwierdzenie wiarygodności danych zebranych w badaniu, które są kluczowe dla rejestracji nowego leku. Inspekcje są zazwyczaj przeprowadzane po zakończeniu badania lub w jego zaawansowanej fazie, przed złożeniem wniosku rejestracyjnego.
Inspekcje mają charakter urzędowy i mogą prowadzić do konsekwencji regulacyjnych, takich jak wstrzymanie badania, odrzucenie wniosku rejestracyjnego, a nawet sankcje finansowe. Są one znacznie bardziej formalne i rygorystyczne niż audyty przeprowadzane przez Sponsora.
Poniższa tabela przedstawia kluczowe różnice między audytem a inspekcją:
| Kryterium | Audyt | Inspekcja |
|---|---|---|
| Podmiot przeprowadzający | Sponsor badania lub podmiot działający na jego zlecenie | Właściwe organy regulacyjne (np. Agencje Leków) |
| Cel | Bieżąca ocena systemu kontroli jakości, identyfikacja nieprawidłowości, działania naprawcze, doskonalenie procesów | Ostateczne sprawdzenie poziomu kontroli jakości, potwierdzenie wiarygodności danych dla celów rejestracyjnych |
| Charakter | Niezależna ocena, element bieżącej kontroli jakości, wewnętrzny | Urzędowe sprawdzenie, kontrola zewnętrzna, regulacyjna |
| Czas przeprowadzania | Okresowo, w trakcie trwania badania | Zazwyczaj po zakończeniu badania lub w zaawansowanej fazie |
| Konsekwencje | Działania naprawcze, doskonalenie procesów | Konsekwencje regulacyjne (np. wstrzymanie badania, odrzucenie wniosku rejestracyjnego, sankcje finansowe) |
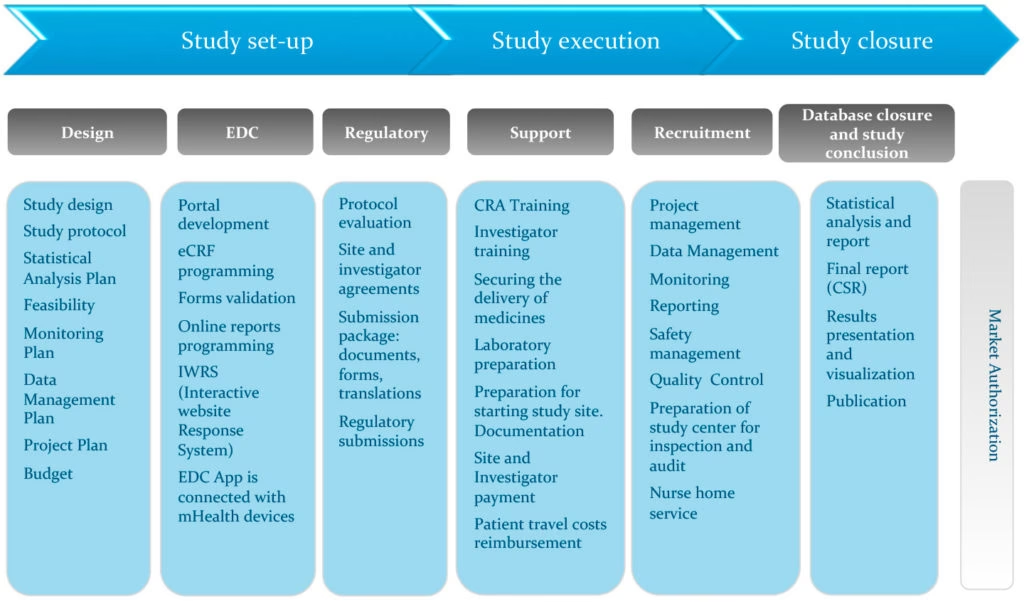
Fazy badań klinicznych a audyty
Badania kliniczne przechodzą przez kilka faz, z których każda ma określony cel i zakres. W kontekście audytów, kontrola jakości jest istotna na każdym etapie badania. Poniżej krótki przegląd faz badań klinicznych i ich związku z audytami:
- Faza 0 (Faza Wczesna I): Badania wstępne, mające na celu opisanie teoretycznego wpływu leku na organizm. Audyty na tym etapie mogą koncentrować się na procedurach i dokumentacji związanej z wczesnym etapem badań.
- Faza I (Ocena Bezpieczeństwa): Badania na małej grupie zdrowych ochotników, oceniające bezpieczeństwo leku i wstępne dawkowanie. Audyty w tej fazie skupiają się na bezpieczeństwie pacjentów, procedurach postępowania z uczestnikami badania i dokumentacji zdarzeń niepożądanych.
- Faza II (Pierwsze Testy na Chorych): Badania na większej grupie pacjentów z daną chorobą, oceniające skuteczność i bezpieczeństwo leku. Audyty w tej fazie weryfikują randomizację, zaślepienie, zbieranie danych dotyczących skuteczności i bezpieczeństwa, a także przestrzeganie protokołu badania.
- Faza III (Testy Długotrwałe): Badania na dużej grupie pacjentów, trwające często kilka lat, mające na celu potwierdzenie skuteczności i bezpieczeństwa leku w długoterminowym stosowaniu. Audyty w fazie III są kompleksowe i obejmują wszystkie aspekty badania, w tym rekrutację pacjentów, monitorowanie leczenia, zbieranie danych, zarządzanie danymi i raportowanie.
- Faza IV (Weryfikacja zgodnie ze wskazaniami producenta): Badania po wprowadzeniu leku na rynek, mające na celu monitorowanie jego bezpieczeństwa i skuteczności w populacji ogólnej. Audyty w fazie IV koncentrują się na systemach nadzoru nad bezpieczeństwem farmakoterapii (farmakowigilancji) i monitorowaniu zgłoszeń działań niepożądanych.
Niezależnie od fazy badania, audyty są kluczowe dla zapewnienia jakości i wiarygodności danych, co ma bezpośredni wpływ na bezpieczeństwo pacjentów i sukces całego procesu badawczego.
Kto przeprowadza audyt w badaniach klinicznych?
Jak już wspomniano, audyty w badaniach klinicznych są zazwyczaj przeprowadzane przez Sponsora badania lub podmioty działające na jego zlecenie. Sponsor, będąc odpowiedzialnym za całość badania, ma obowiązek zapewnić odpowiedni system kontroli jakości, w tym przeprowadzanie audytów. Audytorzy powinni być niezależni od personelu badawczego zaangażowanego w badanie i posiadać odpowiednie kwalifikacje i doświadczenie w zakresie audytowania badań klinicznych.
Często Sponsorzy zlecają audyty zewnętrznym firmom audytorskim, specjalizującym się w badaniach klinicznych. Zapewnia to dodatkową obiektywność i niezależność procesu audytowego.

Często zadawane pytania (FAQ)
Jak często przeprowadzane są audyty w badaniach klinicznych?
Częstotliwość audytów zależy od rodzaju badania, jego fazy, złożoności i ryzyka. Zazwyczaj audyty są planowane okresowo, np. raz na rok lub częściej w badaniach o wysokim ryzyku. Sponsor ustala plan audytów na podstawie oceny ryzyka i potrzeb badania.
Co dzieje się po audycie?
Po przeprowadzeniu audytu sporządzany jest raport z audytu, który zawiera opis stwierdzonych nieprawidłowości (jeśli wystąpiły), rekomendacje działań naprawczych i termin ich wdrożenia. Ośrodek badawczy jest zobowiązany do wdrożenia działań naprawczych i przedstawienia Sponsorowi dowodów ich realizacji. Sponsor monitoruje wdrożenie działań naprawczych i ich skuteczność.
Czy ośrodek badawczy może nie zgodzić się z wynikami audytu?
Ośrodek badawczy ma prawo do ustosunkowania się do wyników audytu i przedstawienia swoich wyjaśnień. W przypadku rozbieżności, Sponsor i ośrodek badawczy powinni dążyć do konsensusu i uzgodnienia odpowiednich działań naprawczych. Niezależność audytorów i rzetelność procesu audytowego powinny jednak być nadrzędne.
Podsumowanie
Audyty są nieodłącznym elementem systemu kontroli jakości w badaniach klinicznych. Przeprowadzane przez Sponsorów lub niezależne podmioty, stanowią niezależną ocenę zgodności prowadzenia badania z protokołem, GCP i przepisami prawa. Różnią się od monitoringu, który jest bieżącym nadzorem, oraz od inspekcji, które są urzędowymi kontrolami przeprowadzanymi przez organy regulacyjne. Audyty, poprzez identyfikację nieprawidłowości i rekomendowanie działań naprawczych, przyczyniają się do doskonalenia jakości badań klinicznych i zapewnienia wiarygodności uzyskanych wyników, co jest kluczowe dla bezpieczeństwa pacjentów i rozwoju nowych terapii.
Jeśli chcesz poznać inne artykuły podobne do Audyty w badaniach klinicznych, możesz odwiedzić kategorię Audyt.

